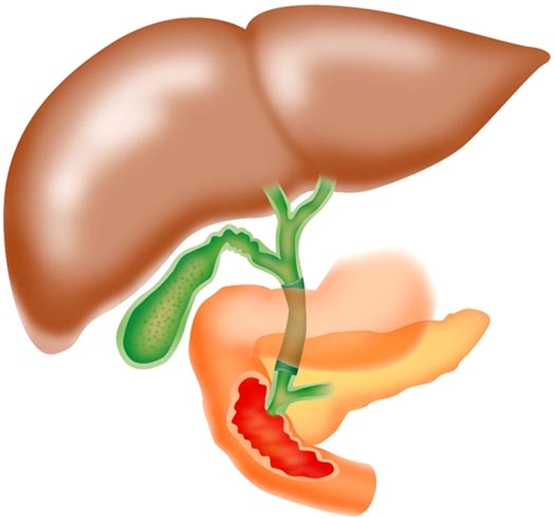
悪性腫瘍に対する豊富な外科手術の経験を基に、肝臓・胆のう・膵臓内科、消化器内科、放射線科と緊密に連携し、がんの進行度と患者様一人ひとりの病状や生活を考慮し、患者様とともに手術や化学療法などの中から最適な治療法を選択します。その上で、身体への負担が最小、結果が最良となるよう心がけています。悪性腫瘍の術後はリハビリテーション科と連携して術後早期に社会復帰ができるように取り組んでいます。悪性腫瘍に対する化学療法も積極的に行っています。
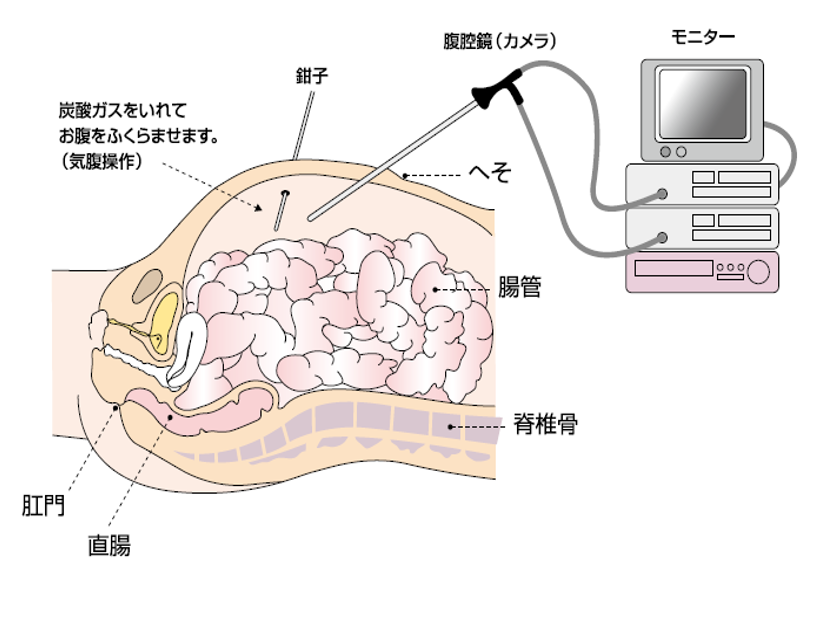
胆石症に関しては、腹腔鏡下胆嚢摘出術を多数手がけ、良好な結果を得ています。
総胆管結石症に対しては、身体への負担を軽くできるよう肝臓・胆のう・膵臓内科と連携して内視鏡的に治療を行い、その後に腹腔鏡下胆嚢摘出術を行う方針です。
肝臓がん(原発性肝がん)に対しては、がんの大きさ・部位・個数や肝機能を考慮した上で、肝切除が選択されます。肝機能が良好で、がんが大きさに関わらず3個以下の場合は、肝切除が可能です。手術手技や機器の進歩により、輸血なしで切除できる場合が多くなっています。肝臓の予備能力が良好な場合は肝亜区域切除などの系統的切除を、そうでない場合は肝部分切除を行っています。
大腸がん、膵神経内分泌腫瘍などの転移性肝がんに対して積極的に手術を行っています。切除不能な大腸がん肝転移であっても、化学療法後に肝切除が行える場合があります。
胆道がんには、胆のうがん、肝臓外の胆管にできる肝外胆管がん、肝臓にできる肝内胆管がんがあります。肝臓・胆のう・膵臓内科や放射線科と連携してがん進行度を正確に診断し、適切な治療を選択します。黄疸がある場合は、肝機能を改善する処置を行った上で、拡大胆嚢摘出術や胆管切除術など、適切な手術を行います。
膵臓がんに対しては、進行度に応じて手術や化学療法を行います。切除可能な場合は、胃のほとんどを残す膵頭十二指腸切除術か、膵体尾部・脾合併切除術という標準治療を行います。進行がんの場合は抗がん剤治療を先行し、また食事が食べられない場合は胃腸バイパス手術などで栄養状態を改善させた上で抗がん剤治療を行い、その上で手術を行う場合があります。
膵神経内分泌腫瘍は、膵臓がんと比べて悪性度が低いため、肝臓・胆のう・膵臓内科と連携して、縮小手術を含めた治療を行います。
肝嚢胞に対する腹腔鏡下の嚢胞の開窓術や、肝移植に関する検査、術後管理に関したご相談も受け付けています。
胆石症に関しては、腹腔鏡下胆嚢摘出術を多数手がけ、良好な結果を得ています。
総胆管結石症に対しては、身体への負担を軽くできるよう肝臓・胆のう・膵臓内科と連携して内視鏡的に治療を行い、その後に腹腔鏡下胆嚢摘出術を行う方針です。
肝臓がん(原発性肝がん)に対しては、がんの大きさ・部位・個数や肝機能を考慮した上で、肝切除が選択されます。肝機能が良好で、がんが大きさに関わらず3個以下の場合は、肝切除が可能です。手術手技や機器の進歩により、輸血なしで切除できる場合が多くなっています。肝臓の予備能力が良好な場合は肝亜区域切除などの系統的切除を、そうでない場合は肝部分切除を行っています。
大腸がん、膵神経内分泌腫瘍などの転移性肝がんに対して積極的に手術を行っています。切除不能な大腸がん肝転移であっても、化学療法後に肝切除が行える場合があります。
胆道がんには、胆のうがん、肝臓外の胆管にできる肝外胆管がん、肝臓にできる肝内胆管がんがあります。肝臓・胆のう・膵臓内科や放射線科と連携してがん進行度を正確に診断し、適切な治療を選択します。黄疸がある場合は、肝機能を改善する処置を行った上で、拡大胆嚢摘出術や胆管切除術など、適切な手術を行います。
膵臓がんに対しては、進行度に応じて手術や化学療法を行います。切除可能な場合は、胃のほとんどを残す膵頭十二指腸切除術か、膵体尾部・脾合併切除術という標準治療を行います。進行がんの場合は抗がん剤治療を先行し、また食事が食べられない場合は胃腸バイパス手術などで栄養状態を改善させた上で抗がん剤治療を行い、その上で手術を行う場合があります。
膵神経内分泌腫瘍は、膵臓がんと比べて悪性度が低いため、肝臓・胆のう・膵臓内科と連携して、縮小手術を含めた治療を行います。
肝嚢胞に対する腹腔鏡下の嚢胞の開窓術や、肝移植に関する検査、術後管理に関したご相談も受け付けています。